НДКТ против рака лёгкого. Опыт Москвы
В феврале 2020 года пилотному проекту «Московский скрининг рака лёгкого» исполнилось 3 года. Во время его реализации с помощью метода низкодозной компьютерной томографии (НДКТ) было обследовано более 11 тысяч человек, входящих в группу риска. Удалось выявить 308 случаев рака лёгкого в ранней стадии. Сейчас готовится к запуску второй пилотный проект.
О том, для чего и как создавалась программа «Московский скрининг рака лёгкого»? мы беседуем с ее идейным вдохновителем и руководителем, кандидатом медицинских наук Виктором Гомболевским.
Как возникла идея проекта «Московский скрининг рака лёгкого»?
Вопросами низкодозной компьютерной томографии я занимаюсь с 2012 года. Проводил разработки НДКТ для оценки первичных и повторных исследований при злокачественных заболеваниях органов грудной клетки, защитил по этой теме кандидатскую диссертацию. На условно здоровых пациентах опробовать метод удалось лишь после моего перехода в 2016 году в «Научно-практический клинический центр диагностики и телемедицинских технологий Департамента здравоохранения города Москвы».
Известный факт: статистика смертности от рака лёгкого выше, чем от рака молочной железы, колоректальнoго рака и рака предстательной железы вместе взятых. В мире более 2 миллиона человек в год умирает от рака лёгкого. Половина людей, у которых обнаруживают рак лёгкого умирают в течение первого года после постановки диагноза, так как в 70% случаев это уже 3-4 стадия заболевания.
Изменить ситуацию можно с помощью НДКТ. И тому есть подтверждение в мировой практике. В США в 2012 году было опубликованы результаты многолетнего рандомизированного исследования, которое показало, что благодаря НДКТ, смертность от рака лёгкого снизалась на 20% по сравнению с традиционными исследованиями за счет раннего выявления заболевания. Низкодозная компьютерная томография была признана USPSTF (независимая группа экспертов в области первичной медицинской помощи и профилактики) как рекомендованный к применению метод. Сегодня США является единственной страной в мире, где его применяют как скрининговый на государственном уровне.
Среди специалистов есть мнение, что современное рентгенография органов грудной клети достаточно эффективно для выявление рака лёгкого, а НДКТ – уже гипердиагностика…
Это заблуждение, объясняется, думаю, тем, что большая часть новых научных исследований по этому вопросу публикуется на английском языке и для многих российских врачей малодоступна. Рентгенография и флюорография действительно выявляют рак лёгкого, но преимущественно на поздних стадиях, что не влияет на продолжительность жизни пациента. Редкие счастливчики, у которых рак был найден на ранней стадии, на статистику не влияют.
Проблема с заболеванием рака легкого лёгкого заключается не в том, чтобы его найти, а в том, чтобы максимально продлить жизнь пациента. В случае с рентгенографией этого не происходит. Когда на снимке обнаруживают признаки злокачественного новообразования, все последующие мероприятия, на которые идут ресурсы здравоохранения, из-за позднего выявления приносят в большинстве случаев отрицательный результат. Ресурсы затрачены, а продолжительность жизни пациента не увеличилась.
Тем не менее, рентгенография и флюорография приняты как основной метод в нашей стране для выявления и контроля распространения туберкулеза. Просто нужно понимать, что рентгенография и компьютерная томография выполняют разные задачи.
Так как любой скрининг, кроме пользы приносит и вред, то проходить НДКТ-исследование необходимо только людям, которые входят в группу риска. В этих случаях вероятная польза (своевременное обнаружение рака лёгкого) превышает вред. Остальным этого не нужно. Например, чтобы предотвратить одну смерть от рака лёгких у некурящих людей в возрасте до 30 лет, необходимо исследовать около 400 тысяч человек, хотя для человека, у которого будет обнаружено заболевание, исследование будет иметь большое значение.
Насколько эффективно НДКТ выявляет раки в группе риска?
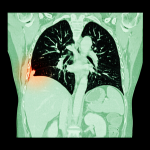
Низкодозная компьютерная томография не предполагает детальное рассмотрение всех структур на уровне сканирования, иначе её можно было бы использовать вместо обычной КТ. При лучевой нагрузке менее 1 миллизиверта это затруднительно. Да этого и не требуется. Целью является обследование всего объема легких на предмет детектирования лёгочных узлов, интерпретации и прослеживания их в динамике. У многих людей есть мелкие лёгочные узелки, но не все они приводят к онкологическому заболеванию. Например, по поводу находки размером меньше 4 мм мы практически ничего сказать не можем, кроме того, что она есть и где находится.
Чтобы не пропустить рак лёгкого, нам необходим контроль таких находок в виде повторных НДКТ. Он позволяет своевременно выявлять болезнь. Чем меньше размер легочного узелка, тем через больший промежуток времени будем рекомендовать повторное НДКТ. Но если лёгочный узел достаточного большой, то нужно рекомендовать консультацию онколога и проведение биопсии для забора клеток их этого узла. Поэтому наибольшую пользу получают только те, кто регулярно проходит скрининг.
К сожалению, НДКТ как инструмент скрининга не является «Священным Граалем» – не от всех раков можно спасти. Рак лёгкого – это не одно заболевание, а целая группа злокачественных новообразований, которые имеют разную скорость развития. При «быстрых» раках скрининг, как и традиционные методы, к сожалению, неэффективен.
По каким критерия формировалась группа риска?
Нынешняя группа риска была сформирована после анализа мировой медицинской литературы, основанной на принципах доказательной медицины. В нашем пилотном проекте приняли участие бессимптомные люди старше 55 лет, которые имеют стаж курения больше 30 пачка/лет. Это значит, что в течение 30 лет человек выкуривает по одной пачке сигарет в день или 2 пачки в день на протяжении 15 лет. Если человек выкуривает меньше, то у него уровень риска еще не достиг той точки, когда следует рекомендовать проведение НДКТ.
Были ли сложности при организации процесса скрининга?
Первая проблема была связана именно с определением группы риска. Если обратиться ко всем информационным системам Москвы, то там не найдешь данных о характере и стаже курения жителей столицы. Здесь помогли поликлиники, с которыми мы стали реализовать пилотный проект.
Следующая проблема заключалась в том, что в России не было протоколов низкодозной компьютерной томографии. Самое простое решение – взять зарубежные протоколы и использовать их – не подошло. За границей иные стандарты и требования для проведения подобных исследований. Они менее жесткие, чем у нас.
Компании-разработчики КТ заявили, что, протоколы НДКТ есть в новейших моделях, а для старых моделей их разрабатывать нерентабельно. Но у нас-то есть только КТ, которые установлены Департаментом здравоохранения Москвы в поликлиниках. К счастью, разработчики все-таки нашли возможность нас проконсультировать. Благодаря этому мы настроили протоколы для сканирования ультранизкодозной КТ (дозой менее 1 мЗв) без итеративных реконструкций (специальных программно-аппаратных комплексов, позволяющих улучшать качество изображения, убирая шумы), конкретно для скрининга рака лёгкого. Эти протоколы можно теперь настроить на 64-срезовых компьютерных томографах, выпущенных с 2004 года.
Но на этом сложности не закончились. У нас не было и нет информационной системы, которая специально создана для скрининга. Хотя многие задачи постепенно автоматизируются, но до сих пор значительная часть работы делается вручную. Это касается организационной части, сбора данных, их анализа, приглашения граждан на скрининг и т.д.
На поверхность всплыла еще одна проблема, которой мы не ожидали. Оказалось, что специалисты не имеют достаточного уровня подготовки, чтобы быть брошенным на амбразуру скрининга. Они не готовы смотреть нормальных пациентов. Обычно к ним люди приходит с жалобами, поэтому понятно, что нужно делать. А здесь приходит один здоровый человек, второй, пятый. Что искать? Врачи к такому не привыкли. И тут начинаются поиски того, чего нет, или неверная трактовка обнаруженных находок. Пришлось очень четко прописывать протоколы, проводить их повторные обучения, чтобы врач мог их придерживаться.
Каким образом отбирали поликлиники для проведения пилотного проекта?
Поскольку программа была одобрена Департаментом здравоохранения Москвы, то реализация ее проходила только на базе медицинских организаций, оказывающих первичную медико-санитарную помощь взрослому населению. Дело в том, что они имеют прикрепленных граждан и наделены правом приглашать их. Соответственно выбирались поликлиники с необходимым оборудованием, с удобным для нас и для пациентов расположением, рядом с метро. И еще присутствовал самый важный фактор – инициативное руководство, которое готово было взять на себя дополнительную нагрузку, за это мы им очень благодарны. Хотелось бы еще отметить, что дополнительных ассигнований на проект скрининга рака легкого не выделялось. Исследование было погружено в подушевое финансирование.
Что нужно сделать, чтобы масштабировать программу на все лечебные учреждения Москвы? На регионы?
Для масштабирования нужно, прежде всего, создать информационную автоматизированную скрининговую систему и успешно реализовать второй пилотный проект. В рамках первого мы собрали множество данных, которые позволят нам изменить маршрутизацию, доработать организационно-методические мероприятия, скорректировать оценку пациентов. Для второго проекта мы берем уже расширенную группу риска, в которую будут входить граждане 50-75 лет, которые имеют стаж курения больше 20 лет. С симптомами проявления рака легкого (кровохарканье, боль в области грудной клетки) мы на скрининг брать не будем, так как это, чаще всего, уже не ранняя стадия. По окончанию второго пилотного проекта можно будет предоставить рекомендации для масштабирования программы. Но я хочу сказать сразу: имеющихся компьютерных томографов, даже с учетом запланированного дооснащения, для расширения проекта на всю столицу недостаточно. Зарубежный опыт говорит о необходимости предоставления отдельных томографов для скрининга и концентрировать экспертов для интерпретации НДКТ-исследований в референс- центрах.
Что касается регионов, то вопрос технического обеспечения является самым острым. В регионах обычно все томографы уже перезагружены пациентами. У них нет возможности и рабочего времени догружать оборудование условно здоровыми пациентами для достижения значимого целевого охвата.
Сейчас требуется избавиться от «узких» мест и максимально автоматизировать процесс. Это пошаговый процесс, в решении которого можно будет говорить о масштабировании программы. Для реализации скрининговых программ будущего искусственный интеллект является не просто желаемым, а обязательным условием. В этом году в Москве при поддержке Правительства Москвы, Департамента информационных технологий и Департамента здравоохранения стартовал московский эксперимент по искусственному интеллекту для лучевой диагностики, первой клинической задачей для которого является поиск легочных узлов для КТ и НДКТ в скрининге рака лёгкого. Наш «Научно-практический центр диагностики и телемедицинских технологий» является основным исполнителем, организатором методологии и экспертным центром для оценки эффективности этого проекта.