Новое в ТИАК: ток, кольца и роботы
Транскатетерная имплантацию аортального клапана (ТИАК) – революционный вариант лечения тяжелого симптоматического аортального стеноза.
Д-Р Джафар М. Хан из Национального института здоровья сердца, легких и крови (подразделение Национального института здоровья в США), назвал ТИАК «одним из величайших достижений интервенционной медицины современности», но признает, что процедура не безопасна.
Например, вероятность благополучного исхода такого лечения для пациентов с риском развития обструкции коронарной артерии не превышает 50%. По словам Хана, в прошлом году в США было проведено 100 000 процедур ТИАК. И примерно у 1 процента пациентов наблюдалась либо обструкция коронарной артерии, либо высокий риск ее наступления.
Чтобы сделать замену клапана более безопасной для этой группы пациентов, Хан и его команда разработали технику, которая называется «намеренное иссечение при биопротезировании гребня створки аортального клапана» (Bioprosthetic Aortic Scallop Intentional Laceration to prevent latrogenic Coronary Artery – BASILICA). Иссечение предотвращает обструкцию коронарной артерии, вызванную медицинскими манипуляциями.
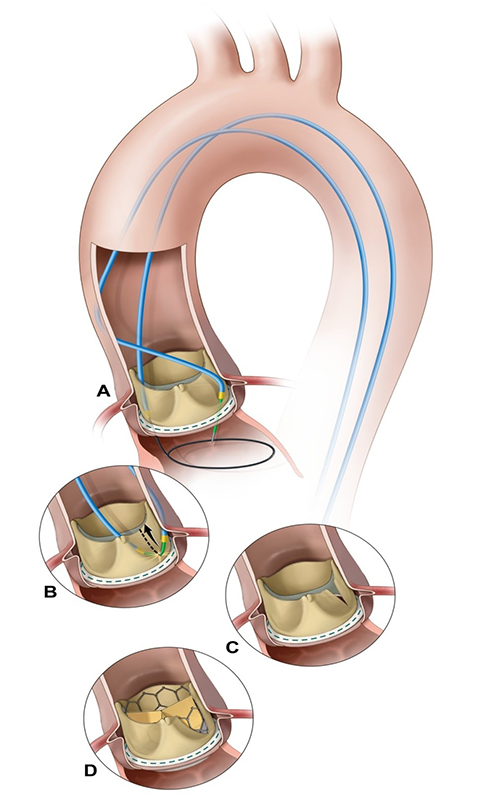
На рисунке: Методика BASILICA предназначена для пациентов с риском развития обструкции коронарной артерии.
В ходе этой процедуры интервенционный кардиолог пропускает через катетер провод, по которому проходит ток, и с его помощью разрезает надвое створку клапана пациента. Разделение створки пополам гарантирует, что она не сможет заблокировать коронарную артерию, когда та будет раздвинута транскатетерным биопротезом сердечного клапана.
В недавнем исследовании команда ученых проверила метод BASILICA на семи тяжелобольных пациентах, которым эта процедура была назначена «по соображениям гуманности», так как никакого другого варианта лечения не оставалось. Все участники исследования успешно прошли ТИАК без наступления обструкции коронарной артерии, инсульта или каких-либо других серьезных осложнений. Через 30 дней после процедуры они чувствовали себя хорошо. С января 2019 года идет запись пациентов на участие в многоцентровом начальном исследовании по оценке целесообразности применения процедуры BASILICA, которое спонсируется Национальным институтом здоровья сердца, легких и крови.
Метод был разработан учеными Национального института здоровья сердца, легких и крови вместе с коллегами из Университета штата Вашингтон в Сиэтле, больницы Генри Форда в Детройте и больницы Университета Эмори в Атланте. «После дебюта в июне 2017 года было сделано более 150 процедур BASILICA в Северной Америке и Европе, – сказал Хан. – Медицинские организации осваивают эту методику, чтобы предлагать ее пациентам, у которых не осталось вариантов».
А как другие риски?
Обструкция коронарной артерии – не единственный риск, с которым могут столкнуться пациенты, проходящие ТИАК. Во время процедуры может также возникнуть состояние, называемое аортальной регургитацией или недостаточностью аортального клапана, то есть – его неполное перекрытие.
«Клинический опыт применения одобренных клапанов при тяжелом аортальном стенозе не дает ответа на вопрос – как проводить лечение при тяжелой недостаточности аортального клапана? – сказал д-р Дин Кереякес, медицинский содиректор исследовательского центра Линдер в больнице Христа в Цинциннати. – При этом состоянии повышается риск неправильной установки клапана, его смещения или возникает необходимость инсталляции второго клапана».
Недостаточность аортального клапана чаще встречается у мужчин, риск ее возникновения возрастает с возрастом и достигает пика в возрасте от 40 до 60 лет. Исследование сердца, проведенное институтом Фрэмингем, в котором участвовали 1 696 мужчин и 1 893 женщины, показало, что частота возникновения недостаточности аортального клапана составляла 13% у мужчин и 8.5% у женщин.
«У четверти пациентов в нашей базе данных, которым мы в настоящее время делаем ТИАК, имеется, как минимум, умеренная или тяжелая аортальная недостаточность, – сказал Кереякес. – Кроме того, до 30 процентов замен аортального клапана в США делаются из-за клапанной регургитации».
Так как для этого заболевания нет одобренных к использованию клапанов, одна калифорнийская компания решила стать пионером на рынке. JC Medical разработала свою систему клапана J- Valve TF – для транскатетерного метода лечения таких пациентов.
Система оснащена запатентованным механизмом фиксации и саморасширяющимся каркасом, который крепится к сердечному клапану пациента. Он состоит из трех фиксирующихся колец, которые после раскрытия напоминают лопасти вертолета, направленные вниз.
Когда клапан подводится к месту установки с помощью катетера, кольца раскрываются, и интервенционный кардиолог может ориентировать клапан относительно полостей сердца. Клапан имеет вырезы в каркасе стента, поэтому ничто не может помешать коронарным артериям.
В январе этого года Кереякес провел первую успешную операцию в США с помощью клапана J-Valve на 80-летней пациентке, которая сейчас очень активна и может свободно передвигаться.
«Пациентка чувствует себя очень хорошо, и мы пытаемся получить разрешение для еще одного больного на операцию «по соображениям гуманности», потому что исследование по обоснованности применения этого метода вряд ли будет закончено вовремя, чтобы успеть помочь этому человеку», – сказал Кереякес.
Речь идет о пациентах, которые не подходят для хирургических операций, так как риск вмешательства считается чрезмерным. Один пациент уже умер в ожидании лечения, и Кереякес хочет предотвратить повторение ситуации.
Как и метод BASILICA, клапан J-Valve также может предотвращать обструкцию коронарной артерии. Фиксирующиеся кольца системы действуют как зажимы и захватывают или прижимают материал предыдущего нестентированного клапана, устраняя необходимость в его разрезе.
«Подход с использованием BASILICA – это крайний обходной вариант для задачи, которая имеет более простое решение, – сказал Кереякес. – J- Valve и является этим более простым решением».
Однако, клапан J- Valve еще не был одобрен FDA. JC Medical планирует начать клинические испытания в США этом году, так что выйдет ли изделие на рынок – еще предстоит выяснить.
Роботизированные абляции сердца
По данным нового отчета Techanvio, на глобальном рынке услуг катетерной лаборатории в 2017–2021 годах наблюдается очевидный тренд к выполнению процедур абляции сердца с помощью роботизированных систем.
«Роботизированная абляция сердца – это революционный подход к лечению, – говорит Рамакришна Эдупулапати, аналитик из Technavio. – Он имеет очевидные преимущества по сравнению с ручным методом. Например, повышается стабильность катетера за счет минимизации артефактов, вызываемых ручными манипуляциями с устройством; снижается время флюороскопии; уменьшается общее облучение как пациента, так и операторов; навигация катетера до места назначения становится очень точной».
Технология полезна как для опытных, так и для начинающих операторов, поскольку процедура проводится с удаленной станции, что исключает риск облучения. Как показывает практика, операторы быстро справляются с ее освоением.
«Робототехника позволяет врачу безопасно выполнять очень сложные процедуры, такие как абляцию фибрилляций предсердий у пациентов с сердечной недостаточностью и расширением предсердий», – сказал Эдупулапати.
Изоляция легочной вены является стандартным методом лечения фибрилляций предсердий, но рецидив возникает в 20-40% случаев. В последние годы были разработаны роботизированные катетерные системы для улучшения управляемости катетера.
Исследование, проведенное Университетом Charité – Universitätsmedizin Берлин и университетской больницей Цюриха в Швейцарии в 2015 году, показало, что роботизированные катетерные системы обеспечивают высокую степень стабильности результатов и снижают воздействие рентгеноскопического облучения на операторов во время абляции сердца.
Недостатком этого подхода является его высокая стоимость, нехватка соответствующей инфраструктуры в медицинских учреждениях и отсутствие дополнительных преимуществ для опытных врачей с точки зрения времени проведения процедуры.
Но, несмотря на это, Эдупулапати сообщил, что процедуры искусственной абляции с помощью роботизированных систем все равно становятся более распространенными в медицинском сообществе из-за их высокой безопасности, комфорта и удобства, как для врачей, так и для пациентов.
Митральный клапан: универсального решения нет
Д-р Хан подчеркнул, что огромной нерешенной проблемой остается лечение потерявшего работоспособность митрального клапана. Множество устройств для его восстановления и замены в настоящее время проходят первые исследования на людях, но он настроен скептически в отношении перспектив этих изделий.
«Учитывая повышенную сложность митрального клапана, маловероятно, что в ближайшем будущем будет найдено универсальное решение, такое как ТИАК», – сказал он.
Одним из новых устройств является сердечно-сосудистая митральная система CardioBand от Edward Lifesciences. Это альтернатива хирургическому восстановлению митрального клапана для пациентов с его функциональной регургитацией, после которой требуется несколько недель на выздоровление.
У пациентов с этим диагнозом при прохождении потока крови через левое предсердие и левый желудочек митральный клапан закрывается не полностью, как правило, из-за деформации его окружности. Причиной может быть повреждение левого желудочка в результате имевшего место сердечного приступа или кардиомиопатии.
CardioBand вводится через небольшой разрез в области паха и вставляется в катетер, который проходит через бедренную вену в сердце. Кардиолог с помощью системы управления активирует маленькие пружины, а затем закрепляет устройство вдоль краев митрального клапана.
После чего врач стягивает края клапана так, чтобы придать отверстию первоначальную форму и размер. Это позволяет створкам клапана смыкаться полностью.
В июне 2018 года больница Генри Форда стала одним из 17 медицинских учреждений в США, которые начали тестировать CardioBand. Больница работает с митральным клапаном в течение пяти лет и провела более 300 операций по его восстановлению и замене после запуска программы по транскатетерному лечению в 2013 году.
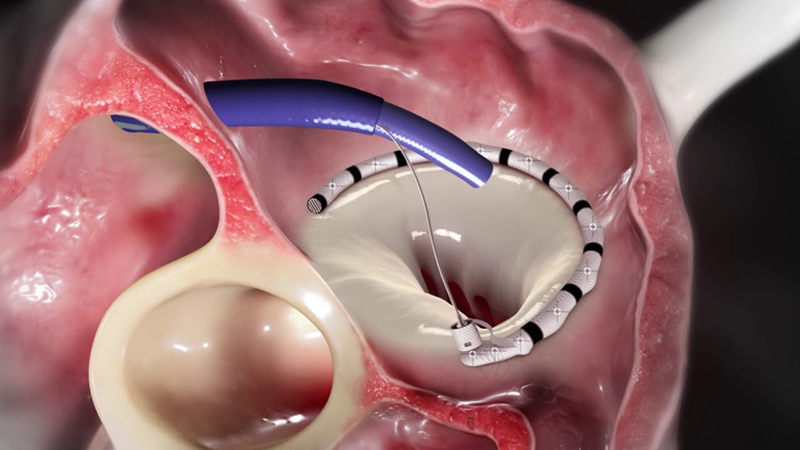
На рисунке: Митральная система CardioBand от Edward Lifesciences является альтернативой хирургическому восстановлению митрального клапана для пациентов с функциональной клапанной регургитацией.
«Миссия Центра структурных заболеваний сердца Генри Форда состоит, в том числе, в проведении исследований и клинических испытаний новых устройств, – сказал д-р Марвин Энг, директор по исследованиям и программам последипломного обучения центра. – Минимально инвазивная аннулопластика митрального клапана дает возможность его восстановления, если традиционная операция не рекомендована».
Большинство пациентов сразу же чувствуют улучшение: им становится легче дышать, уходят и другие побочные эффекты заболевания. В большинстве случаев они могут вернуться домой через пару дней после процедуры.
CardioBand уже был одобрен для применения в Европе с сентября 2015 года. Компания Edward Lifesciences в настоящее время пытается получить одобрение FDA на использование этой системы посредством проведения исследований по уменьшению клапанного кольца при транскатетерном лечении недостаточности митрального клапана.
Для этого проспективного рандомизированного многоцентрового исследования планируется привлечь 375 участников с клинически значимой функциональной митральной регургитацией. Участники будут рандомизированы для прохождения лечения с использованием либо CardioBand в сочетании с медикаментозным лечением, либо только одного медикаментозного лечения. Оценка будет проводиться во время контрольных обследований – при выписке, через 30 дней, через шесть месяцев после процедуры, а затем ежегодно в течение пяти лет.
Когда Энга спросили, заменит ли когда-нибудь нехирургическое восстановление митрального клапана хирургическую операцию в качестве стандарта медицинской помощи, он сказал, что это возможно, но не в ближайшем будущем. «Приборы и методы должны быть настолько точными, чтобы ничем не уступали скальпелю хирурга, – сказал он. – Учитывая высокое мастерство, необходимое для хирургического восстановления митрального клапана, потребуется некоторое время, прежде чем мы сможем добиться этого».