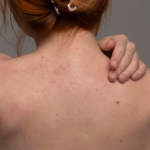
Кожные лучевые реакции у пациентов. Что нужно знать
Во время лучевой терапии у онкопациентов могут возникать разнообразные лучевые реакции. Одни из самых распространенных из них — кожные. Они бывают ранними и поздними. Ранние носят, как правило, обратимый характер и разрешаются в течение 2-3 недель после окончания лечения. Поздние реакции развиваются через 3 и более месяца после облучения [1].
Почему возникают кожные лучевые реакции и от каких факторов зависит тяжесть их проявлений
Вид и степень тяжести лучевых реакций зависят от многих факторов, включая дозу и режим облучения, объем облучаемых тканей, предшествующую терапию, общее состояние здоровья пациента и т.д. [1].
Влиять на тяжесть кожных реакций могут самые неочевидные факторы. Например, не так давно, ученые выяснили факт, что если в носу пациента имеется золотистый стафилококк, то проявления лучевого дерматита будут более тяжелыми [2].
Поздние лучевые реакции могут провоцироваться травмированием тканей, а также быть связаны с состоянием здоровья и наличием хронических заболеваний, например, сахарного диабета [1].
Как правило, врачи обсуждают с пациентами вероятность возникновения поздних повреждений и информируют о способах их предупреждения.
Как могут проявляться кожные лучевые реакции во время лечения
Безусловно, наличие тех или иных симптомов зависит от индивидуальных факторов, вида лучевой терапии и сопутствующего лечения. Однако к самым частым возможным проявлениям относят следующие:
- кожа может приобретать розовый оттенок, стать загорелой, приобретая в процессе лечения все более красный или темный оттенок;
- может появиться отечность;
- наблюдется сухость, ощущение стянутости, зуд, шелушение;
- могут образовываться волдыри [3];
- могут выпадать волосы;
- возможно нарушение функции потовых желез;
- может появляться сосудистая сетка (телеангиоэктазия);
- может возникнуть уплотнение кожи (индурация) [1].
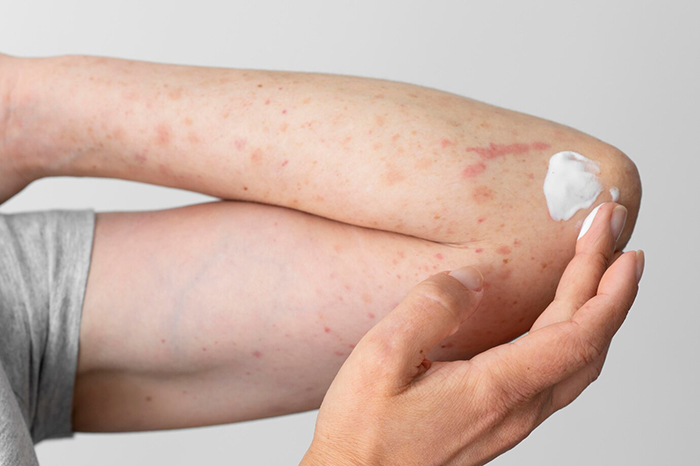
Как предотвратить или минимизировать возникновение лучевых реакций со стороны кожи
Принимайте ежедневно душ. Температура воды должна быть комфортной: не слишком холодной или горячей. Используйте гель или мыло без отдушек. Некоторые пациенты опасаются, что эта гигиеническая процедура может повредить им. Это не так. Сохранение гигиены кожи и ежедневный прием душа снижают вероятность возникновения повреждений кожи [1]. Если у вас нет возможности принять душ, оботрите тело влажным полотенцем.
Откажитесь от использования жестких мочалок или щеток в пользу мягкой губки, либо наносите гель для душа рукой. Высушите кожу после мытья мягкими промакивающими движениями.
Увлажняйте кожу кремом или молочком с пантенолом без ароматизаторов не менее 2 раз в день. Средства должны быть согласованы с врачом. Однако не наносите средства непосредственно перед процедурой лучевой терапии [1].
Откажитесь от использования спиртосодержащих средств при обработке кожи в области лечения, а также пластырей, в том числе обезболивающих [3].
Важно: метки, которые нанесены на тело, должны сохраняться до окончания лучевой терапии.
Носите свободную одежду из натуральных мягких тканей, исключив максимально трение о кожу [3].
Не брейте кожу. Если побриться необходимо, и на коже отсутствуют признаки раздражения, можете воспользоваться электрической бритвой.
Не применяйте косметические средства, духи, пудру или средства после бриться в облучаемой области. Кроме того, откажитесь от использования дезодоранта, если кожа разражена или воспалена.
Выбирайте бассейн с озонированной водой. Если в вашем бассейне вода обрабатывается при помощи хлорки, смывайте ее сразу же после плавания.
Избегайте нахождения на открытом солнце. Всегда используйте крем с высоким фактором защиты SPF (50+ и выше). Максимально прикрывайте одеждой тело, носите головной убор [4].
Что делать, если кожа чешется
Постарайтесь не чесать кожу в зоне облучения. Поврежденная расчесыванием кожа станет входными воротами для инфекции. Спросите вашего врача, каким образом можно облегчить зуд.
Помните, что при раздражениях и поражениях нельзя применять антибактериальные мази самостоятельно. Во время лечения снижается иммунитет кожи, и может присоединиться инфекция, однако только врач может верно оценить клиническую картину и назначить лечение, которое будет эффективно и безопасно [1].

Существуют ли какие-либо пищевые добавки, которые могут облегчить состояние при лечении лучевого дерматита?
Бразильские ученые сделали обзор 17 рандомизированных контролируемых клинических исследований, изучая эффективность и безопасность 3-х типов пероральных добавок в качестве радиопротекторов при лечении лучевого дерматита.
Существенной пользы ни пероральные куркуминоиды, ни глютамин, ни Вобе-Мугос Е не продемонстрировали, а достоверность доказательств оцененных результатов была умеренной или низкой.
Таким образом, большинство пероральных добавок пока не могут быть рекомендованы для лечения лучевого дерматита из-за недостаточных или противоречивых данных об их пользе.
Но, несмотря на отсутствие значимых результатов, было отмечено, что глютамин является многообещающим средством с точки зрения потенциального радиопротекторного эффекта и переносится пациентами хорошо [5].
Источники:
- Презентация Алексея Валерьевича Михайлова, к.м.н., радиотерапевта, заведующего отделением лучевой терапии МИБС на школе пациентов в Центре протонной терапии, организованной БФ «Медицина 2:0».
- Nasal Colonization With Staph Bacteria Linked to Acute Radiation Dermatitis. Medically studies published online May 4 in JAMA Oncology.
- Skin Care Guidelines While You Are Receiving Radiation Therapy. Memorial Sloan Kettering Cancer Center.
- «Лучевая терапия (радиотерапия) в вопросах и ответах» под редакцией академика РАН Каприна А.Д. Издание ФГБУ «НМИЦ Радиологии» МИНИЗДРАВА РОССИИ.
- Effects of oral supplementation to manage radiation dermatitis in cancer patients: a systematic review.March 2023.